Αγόρι ηλικίας 4 ετών, που παίρνει χημειοθεραπεία συντήρησης για οξεία λεμφοκυτταρική λευχαιμία σε ύφεση, προσκομίζεται στα επείγοντα από τους γονείς του, διότι ανέβασε πυρετό ως 41°C την προηγούμενη ημέρα. Στη φυσική εξέταση ήταν σε εγρήγορση αλλά είχε όψη πάσχοντος και προτιμούσε να κάθεται στην αγκαλιά της μητέρας του. Το δέρμα του ήταν ωχρό, είχε ταχύπνοια, ταχυκαρδία, και ήπια αναπνευστική δυσχέρεια, αλλά χωρίς ευρήματα στην ακρόαση των πνευμόνων. Παρά τον πυρετό, τα άκρα του ήταν κρύα και ιδρωμένα. Έφερε κεντρικό φλεβικό καθετήρα για την έγχυση των πολλών φαρμάκων που λαμβάνει ενδοφλεβίως. Το δέρμα γύρω από τον καθετήρα ήταν ακέραιο και ξηρό, χωρίς ερυθρότητα.
Στην γενική εξέταση αίματος είχε λευκά 2000/μl, εκ των οποίων 10% ουδετερόφιλα (απόλυτος αριθμός ουδετεροφίλων 200, με φυσιολογικά >1000). Ετέθη σε αγωγή με 3ης γενιάς κεφαλοσπορίνη (κεφταζιδίμη) ενδοφλεβίως.
Τις επόμενες ώρες επιδεινώθηκε κλινικά, με έντονη ανανπνευστική δυσχέρεια για την οποία χρειάστηκε διασωλήνωση και μηχανικό αερισμό, και με κυκλοφορική κατέρριψη για την οποία χρειάστηκε χορήγηση υγρών και αγγειοδραστικών φαρμάκων για αύξηση της αρτηριακής του πίεσης. Τέθηκε η διάγνωση σηπτικής καταπληξίας, πιθανότατα λόγω της απόκρισης του ξενιστή σε βακτηριαιμία.
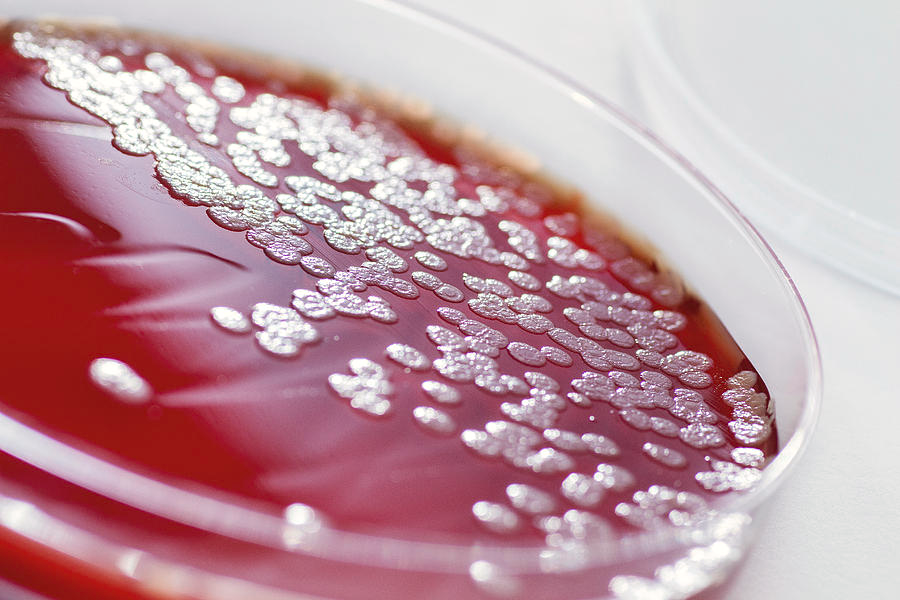
Στις αρχικές καλλιέργειες αίματος αναπτύχθηκε Pseudomonas aeruginosa, ενώ εκείνες που ελήφθησαν τη δεύτερη και τρίτη ημέρα της νοσηλείας ήταν στείρες.
Το παιδί σιγά σιγά βελτιώθηκε και προοδευτικά διακόπηκαν τα αγγειοδραστικά φάρμακα και η μηχανική υποστήριξη της αναπνευστικής λειτουργίας. Το επόμενο σχήμα χημειοθεραπείας αναβλήθηκε, διότι τα ουδετερόφιλά του παρέμεναν χαμηλά, αλλά και αυτά τελικά αυξήθηκαν και η θεραπεία του συνεχίστηκε.
Ερωτήσεις
- Ποιός ήταν ο σημαντικότερος προδιαθεσικός παράγοντας αυτού του παιδιού για νόσο ;
- Ποιά η πηγή της P. aeruginosa και πώς κατέληξε στην κυκλοφορία του αίματος του παιδιού;
- Τι προκάλεσε τα συμπτώματα της λοίμωξης;
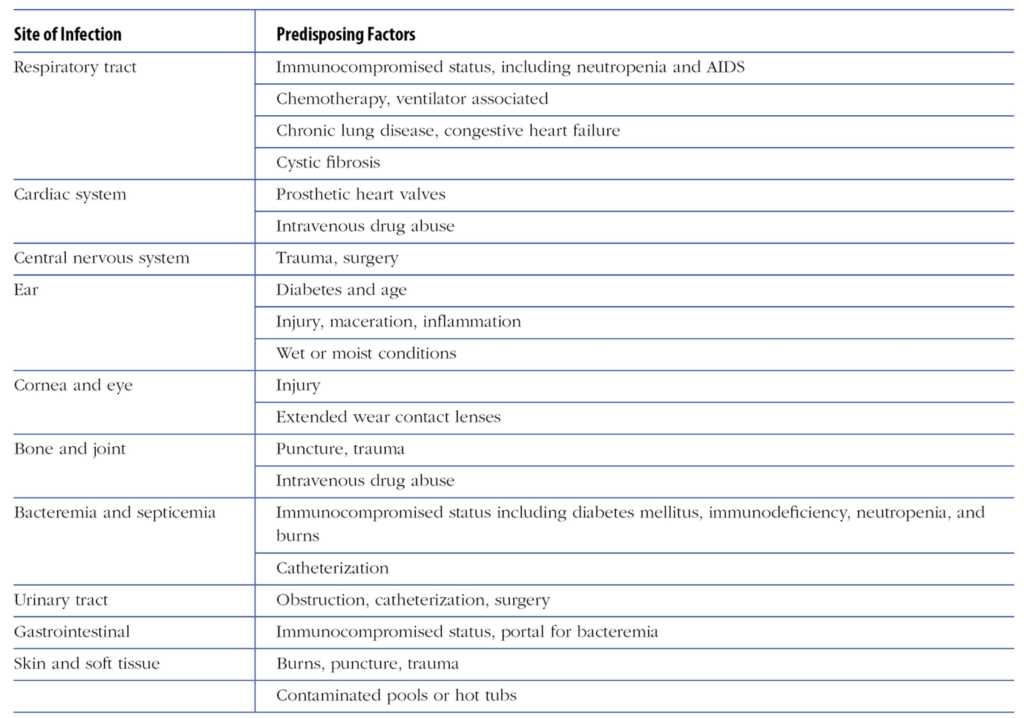
- Σε ποιές άλλες θέσεις μπορεί να αναπτύξει λοίμωξη ένας τέτοιος ασθενής;
Απαντήσεις
1.Ποιός ήταν ο σημαντικότερος προδιαθεσικός παράγοντας αυτού του παιδιού για νόσο ;
Η καταστολή των μηχανισμών ανοσίας λόγω του καρκίνου και της χημειοθεραπείας.
2.Ποιά η πηγή της P. aeruginosa και πώς κατέληξε στην κυκλοφορία του αίματος του παιδιού;
Οι λοιμώξεις σε ανοσοκατεσταλμένους προκαλούνται συχνά από τα βακτήρια που τους αποικίζουν. Η πιθανότερη πηγή P. aeruginosa στην προκειμένη περίπτωση είναι το γαστρεντερικό σύστημα του ασθενούς, διότι η χημειοθεραπεία μπορεί να διαταράξει το φυσιολογικό φραγμό του βλεννογόνου του εντέρου, ο οποίος έτσι λειτουργεί ως πύλη εισόδου του βακτηρίου στην κυκλοφορία του αίματος. Το μεγαλύτερο κίνδυνο συστηματικών ψευδομοναδικών λοιμώξεων διατρέχουν ασθενείς με σοβαρές ανοσολογικές ανεπάρκειες εξαιτίας π.χ. καρκίνων, διαβήτη, λήψης χημειοθεραπευτικών ή άλλων ανοσοκατασταλτικών φαρμάκων. Ως άλλες πιθανές πύλες εισόδου (όχι στην προκειμένη περίπτωση) θα μπορούσαν να λειτουργήσουν ένας ενδοτραχειακός σωλήνας, ένας ουροκαθετήρας ή ένας ενδοφλέβιος καθετήρας.
3.Τι προκάλεσε τα συμπτώματα της λοίμωξης;
Ως Gram-αρνητικό βακτηρίδιο, η P. aeruginosa διαθέτει λιποπολυσακχαρίτη (LPS) στην εξωτερική του μεμβράνη. Τα συμπτώματα οφείλονται στην ενδοτοξίνη, το λιπίδιο Α, το λιπιδικό τμήμα του λιποπολυσακχαρίτη, το οποίο επάγει την παραγωγή κυτταροκινών, που προκαλεί τα συμπτώματα και σημεία της σήψης.
4.Σε ποιές άλλες θέσεις μπορεί να αναπτύξει λοίμωξη ένας τέτοιος ασθενής;
Εάν παρέμενε χωρίς θεραπεία, το παιδί θα μπορούσε να αναπτύξει μεταστατικές εστίες λοίμωξης, λόγω της βακτηριαιμίας.
Βασικά σημεία
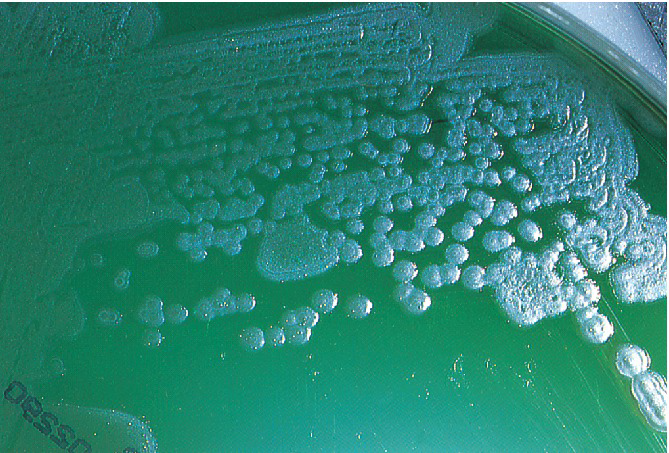
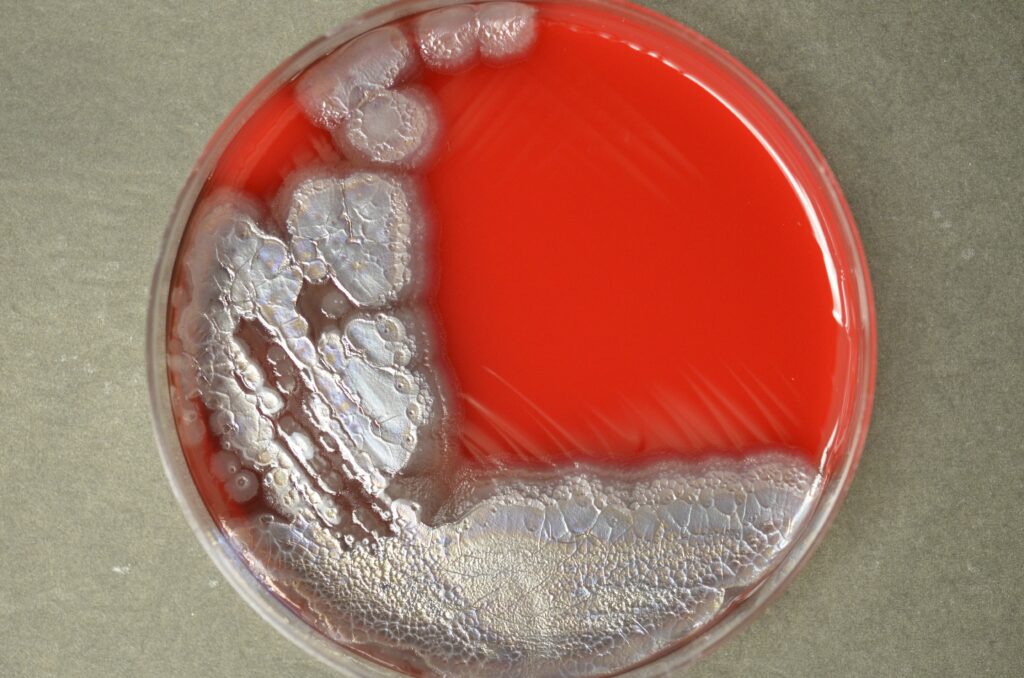
Μικροβιολογία : Η Pseudomonas aeruginosa είναι αζυμωτικό, αερόβιο, κινητό (πολικά μαστίγια) Gram-αρνητικό βακτηρίδιο, απαντάται παντού στο φυσικό περιβάλλον του ανθρώπου, όπως π.χ. νερό και έδαφος. Είναι οξειδάση-θετική και παράγει υδατοδιαλυτές χρωστικές, πυοβερντίνη και πυοκυανίνη, που χρωματίζουν, κατά την ανάπτυξή της, το θρεπτικό άγαρ κιτρινοπράσινο και γαλαζοπράσινο αντίστοιχα. Αναπτύσσεται σε θερμοκρασίες 20 °C – 43 °C και οι αποικίες της αναδίνουν οσμή γιασεμιού ή σταφυλιού, μια οσμή που μπορεί να ανιχνευθεί και κοντά σε πληγές ή εγκαύματα που είναι βαριά αποικισμένα από το βακτήριο.
Πηγές : Η Pseudomonas έχει ελάχιστες διατροφικές απαιτήσεις και μολύνει εύκολα υγρές επιφάνειες στο νοσοκομειακό περιβάλλον, νοσοκομειακό εξοπλισμό, συσκευές, διαλύματα (ακόμη και καθαριστικών ή απολυμαντικών). Σπάνια αποικίζει υγιή άτομα, αλλά μολύνει συχνά νοσηλευόμενους ασθενείς, ανοσοκατασταλμένους και ασθενείς με υποκείμενα νοσήματα (π.χ. διαβήτης, κυστική ίνωση).
Μόλυνση : Η P. aeruginosa εισέρχεται
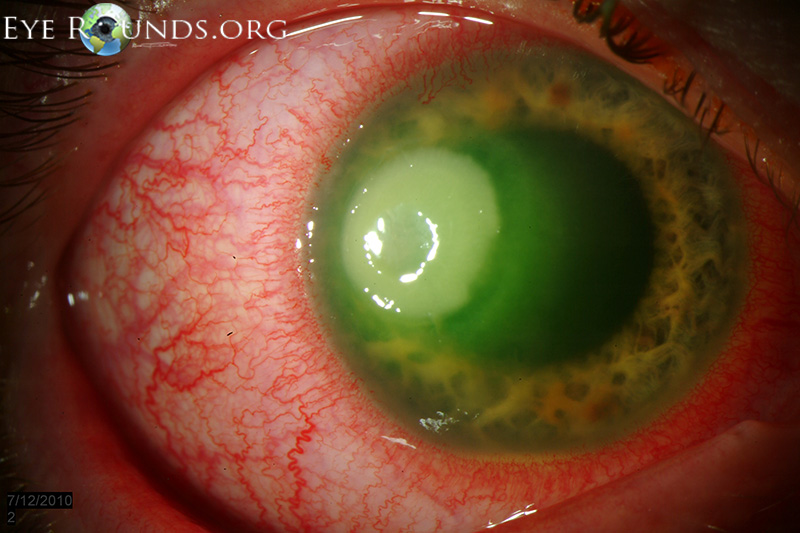
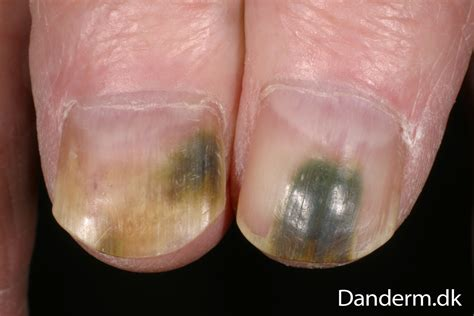
- μέσω αμυχών και λύσεων συνεχείας του δέρματος (διατρητικός τραυματισμός, έγκαυμα, εκδορές κερατοειδούς, χειρουργικό τραύμα, διαβητικό έλκος)
- με εισρόφηση ή εισπνοή, ή μέσα από μολυσμένες συσκευές που παρακάμπτουν τους φυσιολογικούς φραγμούς (καθετήρες, ενδοτραχειακοί σωλήνες)
- διαμέσου του εντερικού βλεννογόνου (σε ανοσοκατασταλμένους ασθενείς)
Παράγοντες κινδύνου: ουδετεροπενία, νεοπλάσματα, εγκαύματα, κυστική ίνωση (για λοιμώξεις αναπνευστικού).
Διασπορά και πολλαπλασιασμός: τα βακτήρια πολλαπλασιάζονται ταχύτατα και μπορούν να εκκρίνουν βιομεμβράνη που τα προστατεύει και διευκολύνει την προσκόλλησή τους στους ιστούς. Η λοίμωξη φυσιολογικά περιορίζεται από τα ουδετερόφιλα πολυμορφοπύρηνα, γιαυτό συστηματική διασπορά παρατηρείται συνήθως μόνο σε ουδετεροπενικούς ή άλλως ανοσοκατασταλμένους ασθενείς.
Παθογένεια: Η P. aeruginosa εκκρίνει τοξίνες και πρωτεάσες που διασπούν συγκεκριμένα μακρομόρια του ξενιστή. Διαθέτει επίσης σύστημα έκκρισης τύπου ΙΙΙ (type III secretion system), το οποίο μπορεί να ενέσει κυτταροτοξίνες κατ’ευθείαν μέσα σε κύτταρα του ξενιστή.
Αν και γενικά είναι σχετικά άκακο βακτήριο, η P. aeruginosa διαθέτει διάφορους παράγοντες παθογονικότητας. Εκκρίνει την εξωτοξίνη Α, μια τοξίνη που δρα όπως η τοξίνη της διφθερίτιδας, δηλαδή με ADP-ριβοζυλίωση του παράγοντα επιμήκυνσης 2 της πρωτεϊνοσύνθεσης. Εκκρίνει επίσης εξωκυττάριες πρωτεάσες που επιδρούν σε διαφορετικά συστατικά του κυττάρου, όπως ελαστάσες, αλκαλική πρωτεάση και πρωτεάση IV. Παράγει επίσης φωσφολιπάσες που υδρολύουν φωσφολιπίδια, διαλύοντας τη μεμβράνη. Οι βλάβες των ιστών του ξενιστή ευοδώνουν την προσκόλληση και τον αποικισμό τους από την P. aeruginosa.
Επιπλέον, η P. aeruginosa ενίει μια σειρά από παράγοντες λοιμογονικότητας κατευθείαν από το κυτταρόπλασμα του βακτηρίου μέσα στο κυτταρόπλασμα των κυττάρων του ξενιστή, μέσω συστήματος έκκρισης τύπου ΙΙΙ (T3SS) αποφεύγοντας έτσι τη διάχυσή τους στον εξωκυττάριο χώρο και την αναγνώρισή τους από το ανοσολογικό σύστημα.
Η P. aeruginosa μπορεί να ενέσει τοξικά μόρια σε γειτονικά βακτηριακά και ευκαρυωτικά κύτταρα με μηχανισμό εξαρτώμενο από επαφή, μέσω των συστημάτων έκκρισης τύπου VI (T6SS) που διαθέτει.
Μπορεί επίσης να αντιληφθεί και να αντιδράσει στην παρουσία βακτηρίων στο περιβάλλον της [συναίσθηση απαρτίας (quorum-sensing)], που είναι αποτέλεσμα παραγωγής αυτοεπαγωγικών μορίων. Η P. aeruginosa συνθέτει τουλάχιστον 3 τέτοια, τα οποία διαχέονται στο περιβάλλον των βακτηριακών κυττάρων. Καθώς ο αριθμός των βακτηρίων αυξάνεται, αυξάνεται και η συγκέντρωση αυτών των μορίων και όταν ξεπεράσει έναν ουδό ενεργοποιείται η μεταγραφή ορισμένων γονιδίων. Ως και 10% των γονιδίων της P. aeruginosa ρυθμίζονται μέσω quorum sensing και πολλά από αυτά κωδικοποιούν παράγοντες λοιμογονικότητας, γνωστούς ή πιθανούς [ένας απ’αυτούς είναι ο σχηματισμός βιομεμβράνης].
Η αντοχή της P. aeruginosa στα αντιβιοτικά, που προδιαθέτει σε θεραπευτική αποτυχία, είναι αποτέλεσμα της μειωμένης διαπερατότητας της εξωτερικής της μεμβράνης και της παρουσίας πολλών αντλιών εκροής. Μπορεί επίσης, όπως όλα τα βακτήρια, να αποκτήσει γονίδια αντοχής από άλλα βακτήρια με μεταμόρφωση, σύζευξη και μεταγωγή. Τέλος, η ανάπτυξη υπό μορφήν βιομεμβράνης παρέχει επιπλέον προστασία από τα αντιβιοτικά.
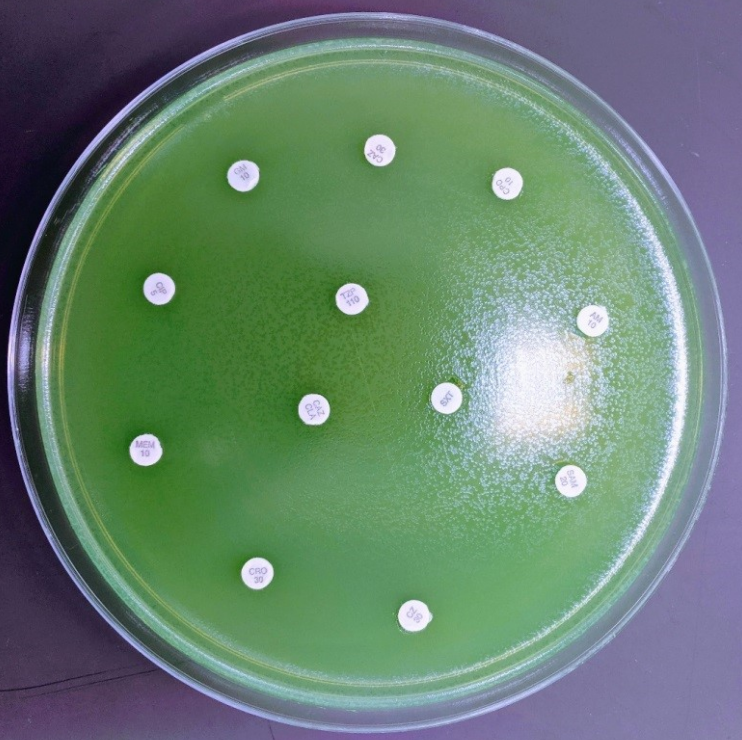
Διάγνωση: Είναι βακτήρια που καλλιεργούνται και ταυτοποιούνται εύκολα στο κλινικό εργαστήριο. Κρίσιμης σημασίας είναι ο έλεγχος της ευαισθησίας του κάθε στελέχους στα αντιμικροβιακά φάρμακα. Στην κυστική ίνωση το αντιβιόγραμμα ΔΕΝ συσχετίζεται με την επιτυχία της θεραπείας (λόγω του σχηματισμού βιομεμβρανών in vivo).
Θεραπεία: Οι ψευδομονάδες είναι εγγενώς ανθεκτικές σε πολλά αντιβιοτικά. Συχνά αντιμετωπίζονται αποτελεσματικά με εκτεταμένου φάσματος β-λακτάμες, καρβαπενέμες, αμινογλυκοσίδες και φθοριοκινολόνες. Απομονώνονται τελευταία και στελέχη P. aeruginosa που αντιμετωπίζονται δύσκολα με αντιβιοτικά, τα πολυανθεκτικά [multidrug-resistant (MDR)] και εκτεταμένης αντοχής [extensively drug-resistant (XDR).
Πρόληψη: Αυστηρή εφαρμογή των μέτρων πρόληψης λοιμώξεων μπορεί να αποτρέψει τη διασπορά της Pseudomonas, συμπεριλαμβανομένων των πολυανθεκτικών στελεχών, μέσα στο νοσοκομείο. Δεν υπάρχει εμβόλιο.
Πηγή: Schaechter’s Mechanisms of Microbial disease 6th ed.
https://labmedicineblog.com/2019/11/07/microbiology-case-study-77-year-old-man-with-history-of-travel-to-india/
