Φοιτητής 21 ετών, υγιής ως τώρα, εμφάνισε συμπτώματα κοινού κρυολογήματος και βήχα. Η κατάστασή του επιδεινώθηκε 4 ημέρες αργότερα με πυρετό, ρίγος, δύσπνοια, και αργότερα ναυτία και έμετο. Προσκομίστηκε στα επείγοντα.
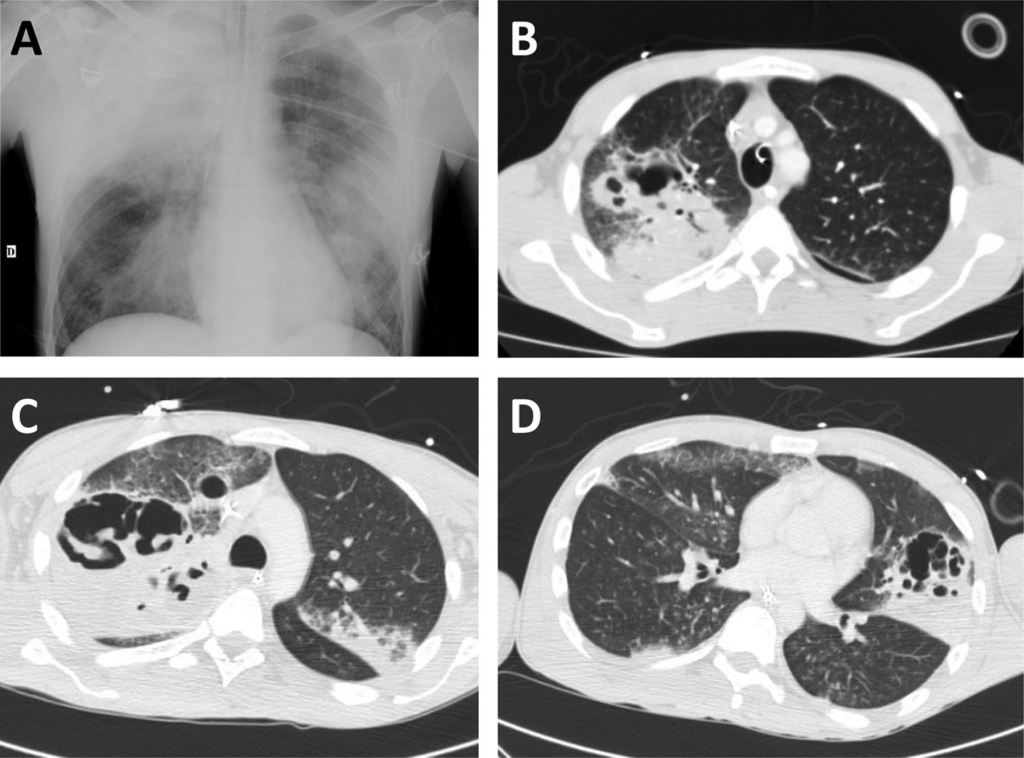
Στη φυσική εξέταση είχε θ 37.9°C 172 σφύξεις / λεπτό, αρτηριακή πίεση (ΑΠ) 91/72 mm Hg που σύντομα κατέβηκε στο 81/36 mm Hg, και 32 αναπνοές / λεπτό (ταχύπνοια, φυσιολογικά ως 16/λεπτό). Εμφάνιζε αναπνευστική δυσχέρεια και μειωμένο αναπνευστικό ψιθύρισμα στο ΔΕ κάτω πνευμονικό πεδίο.
Εργαστηριακά είχε μειωμένα λευκά αιμοσφαίρια στη γενική εξέταση αίματος. Στην καλλιέργεια πτυέλων σε αιματούχο άγαρ αναπτύχθηκαν αποικίες, που στη Gram χρώση ήταν Gram-θετικοί κόκκοι σε ομάδες.
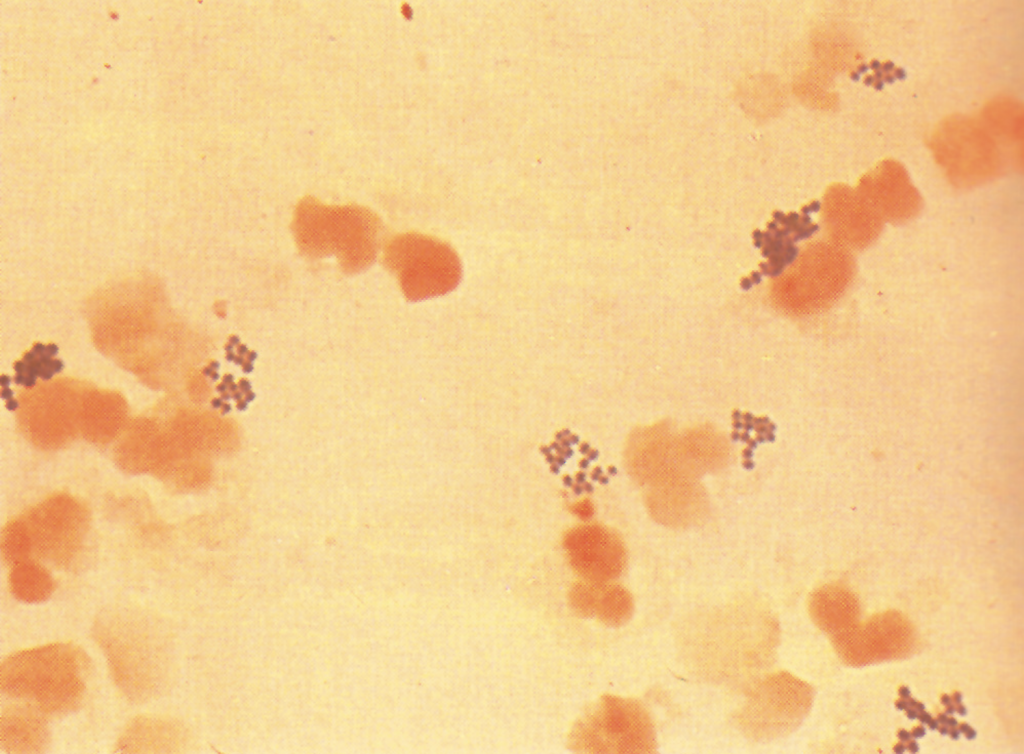
Στην καλλιέργεια πτυέλων αναπτύχθηκε S. aureus που μετά το αντιβιόγραμμα αποδείχθηκε ότι ήταν MRSA (Methicillin-resistant Staphylococcus aureus). Οι καλλιέργειες αίματος ήταν αρνητικές. Το συγκεκριμένο στέλεχος S. aureus βρέθηκε ότι παράγει την εντεροτοξίνη C (που είναι υπεραντιγόνο), τη λευκοκτονίνη Panton-Valentine (PVL) και α-αιμολυσίνη. Στο αντιβιόγραμμα βρέθηκε ότι ήταν ευαίσθητο σε κλινταμυκίνη, κοτριμοξαζόλη, τετρακυκλίνη, λινεζολίδη, ριφαμπικίνη, και βανκομυκίνη.
Διασωληνώθηκε στα εξωτερικά ιατρεία και άρχισε η χορήγηση υγρών και ηλεκτρολυτών για διατήρηση της ΑΠ και αντιβιοτικών και μεταφέρθηκε στη ΜΕΘ. Παρά την επιθετική θεραπεία η κατάστασή του συνέχισε να επιδεινώνεται, εμφάνισε πορφυρικό εξάνθημα στα χείλη και τα άκρα, το οποίο επεκτάθηκε σε 12h σε όλο του το σώμα.
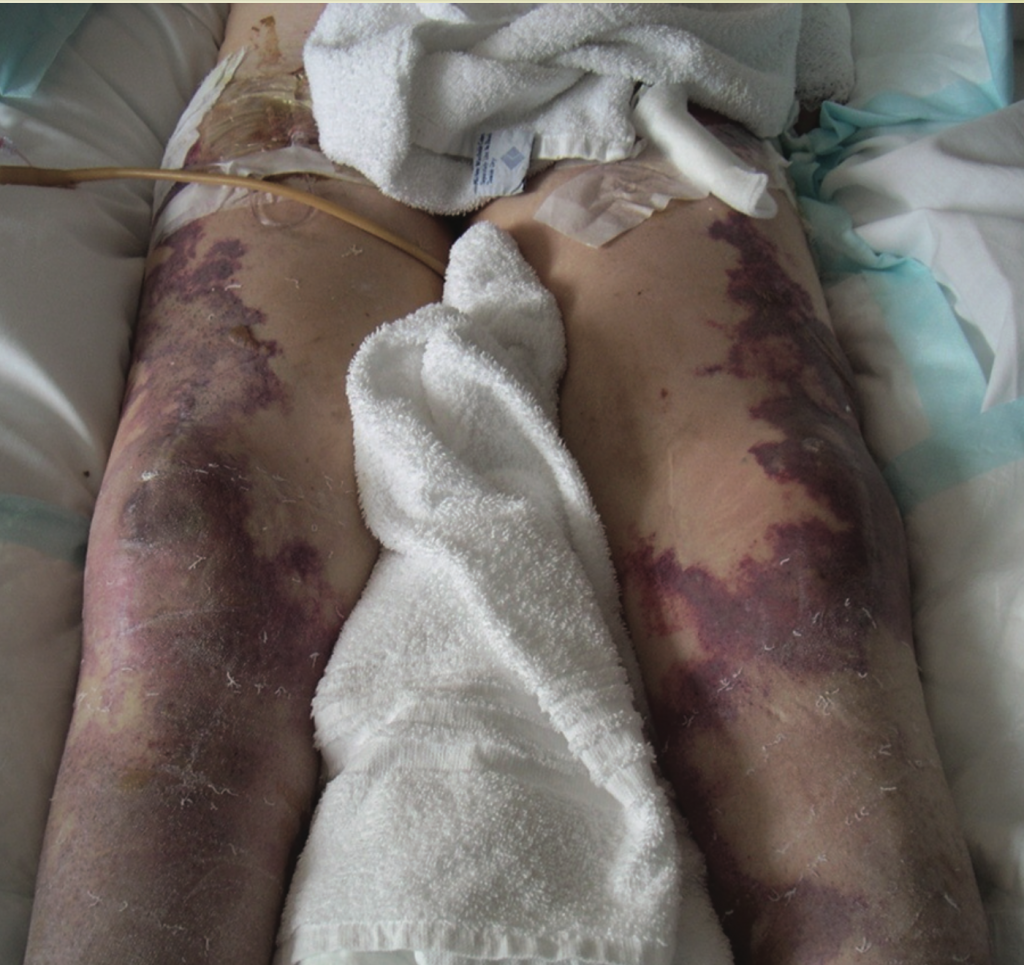
Ο ασθενής κατέληξε 24 ώρες μετά την εξέτασή του στα εξωτερικά ιατρεία. Η νεκροτομή αποκάλυψε διάχυτο πορφυρικό εξάνθημα στο δέρμα και νεκρωτική πνευμονία. Από τις καλλιέργειες πνευμονικού ιστού μετά θάνατον απομονώθηκε το ίδιο μικρόβιο με εκείνο από τις καλλιέργειες πτυέλων, MRSA της κοινότητας PVL(+).
Ερωτήματα
1. Ποιά ήταν η πηγή των μικροοργανισμών που μόλυναν τον ασθενή;
2. Ποιός παράγων μπορεί να συνέβαλε στη δημιουργία αποστημάτων (στη νεκρωτική πνευμονία) από S. aureus ;
3. Ποιός είναι ο ρόλος των τοξινών που παρήγε το βακτήριο;
4. Γιατί κατέληξε ο ασθενής αν και το μικρόβιο δεν μπήκε στην κυκλοφορία του αίματός του;
5. Τι σημαίνει MRSA της κοινότητας;
6. Ποιά είναι η κατάλληλη αντιβιοτική αγωγή ;
Δείτε κι αυτό όσο τα σκέφτεστε… ακολουθούν οι απαντήσεις
Περιστατικό 1 : Νεκρωτική πνευμονία
1. Ποιά ήταν η πηγή των μικροοργανισμών που μόλυναν τον ασθενή;
Ο Staphylococcus aureus αποικίζει τον άνθρωπο αλλά και μεταδίδεται σε αυτόν από άλλα άτομα ή από το άψυχο περιβάλλον. Πιθανόν ο ασθενής να ήταν ρινικός φορέας του, απ’όπου το μικρόβιο έφθασε στον πνεύμονα. Ενδέχεται επίσης η λοίμωξη να ξεκίνησε από δοθιήνα και από κεί να μεταδόθηκε στη μύτη και τον πνεύμονα. Τέλος, μπορεί το μικρόβιο να έφθασε εξωγενώς στον ασθενή με άμεση επαφή ή με αναπνευστικά σταγονίδια από άλλο άτομο, ή από το περιβάλλον (ο S. aureus επιβιώνει για μεγάλο χρονικό διάστημα σε άψυχα αντικείμενα).
2. Ποιός παράγων μπορεί να συνέβαλε στη δημιουργία αποστημάτων (στη νεκρωτική πνευμονία) από S. aureus ;
Το μικρόβιο παράγει πολλούς παράγοντες λοιμογονικότητας, εκ των οποίων ορισμένοι επιτρέπουν την προσκόλληση στα κύτταρα του ξενιστή. Η συνεδεδεμένη επάνω του κοαγκουλάση τον βοηθά να περιχαρακωθεί σε αποστήματα. Η ελεύθερη κοαγκουλάση τον βοηθά να σχηματίσει θρόμβους ινικής γύρω του. Η πρωτεΐνη Α τον προστατεύει από τα αντισώματα (ξέρετε με ποιόν τρόπο;)
3. Ποιός είναι ο ρόλος των τοξινών που παρήγε το βακτήριο;
Ο S. aureus παράγει διάφορες κυτταρολυσίνες (αιμολυσίνες) των οποίων η λειτουργία είναι να καταστρέφουν κύτταρα του αμυντικού συστήματος που επιχειρούν να καταστρέψουν το μικρόβιο. Οι κυτταρολυσίνες προκαλούν επίσης φλεγμονή, προσελκύοντας πολυμορφοπύρηνα (ΠΜΠ) και μακροφάγα. Τα υπεραντιγόνα όπως η εντεροτοξίνη C στην προκειμένη περίπτωση οδηγούν σε απορρύθμιση του ανοσολογικού συστήματος, προκαλώντας μαζική παραγωγή κυτταροκινών (καταιγίδα κυτταροκινών)[θεωρητικά ξέρετε από το προηγούμενο εξάμηνο πώς]. Το αποτέλεσμα είναι πυρετός και υπόταση (καταπληξία ή σοκ)
4. Γιατί κατέληξε ο ασθενής αν και το μικρόβιο δεν μπήκε στην κυκλοφορία του αίματός του;
Υπάρχουν τουλάχιστον 2 πιθανότητες. Η πνευμονική συμφόρηση λόγω της παραγωγής κυτταροτοξινών μπορεί να οδήγησε σε αναπνευστική δυσχέρεια, δυσλειτουργία και θάνατο. Πιο πιθανόν, η παραγωγή του υπεραντιγόνου και η είσοδός του στην κυκλοφορία οδήγησε σε καταιγίδα κυτταροκινών με αποτέλεσμα υπόταση, σοκ και θάνατο.
5. Τι σημαίνει MRSA της κοινότητας;
Όταν πρωτοπεριγράφηκε, ο MRSA περιοριζόταν στα νοσοκομεία. Τη δεκαετία του 1990 απομονώθηκε για πρώτη φορά από παιδιά που δεν είχαν μπει ποτέ στο νοσοκομείο, και άρα είχαν αποκτήσει τη λοίμωξη στην κοινότητα. Σήμερα, ως και 70% των νοσοκομειακών S. aureus είναι MRSA, και ως και 30% των στελεχών της κοινότητας είναι MRSA, πολλοί δε από τους τελευταίους παράγουν και PVL.
6. Ποιά είναι η κατάλληλη αντιβιοτική αγωγή ;
Το συγκεκριμένο στέλεχος ήταν ανθεκτικό στη μεθικιλλίνη (MRSA) άρα ανθεκτικό σε όλες τις β-λακτάμες, αλλά ευαίσθητο στην κλινταμυκίνη, κοτριμοξαζόλη, τετρακυκλίνη, λινεζολίδη, ριφαμπικίνη, και βανκομυκίνη. Η βανκομυκίνη (εισαγωγή νέων μονάδων στην αλυσίδα της πεπτιδογλυκάνης) και η ριφαμπικίνη (αναστολή μικροβιακής mRNA πολυμεράσης) δρούν συνεργικά έναντι του MRSA. Η ριφαμπικίνη διεισδύει καλά στον πνευμονικό ιστό ενώ η βανκομυκίνη μόνο κατά 25-50%. Η κλινταμυκίνη ή η λινεζολίδη θα ήταν καλές επιλογές διότι ως αναστολείς της πρωτεϊνοσύνθεσης (απ’όπου προέρχεται η αντιμικροβιακή τους δράση) θα ανέστειλαν μεταξύ άλλων και τη σύνθεση των τοξινών/υπεραντιγόνων και της PVL.
